SPONDYLOARTHRITE
Qu'est-ce qu'une spondyloarthrite ?
Les spondyloarthrites constituent un groupe de plusieurs rhumatismes inflammatoires chroniques qui touchent les enthèses, c’est à dire les zones d’attachement sur l’os des tendons, des ligaments ou de la capsule articulaire.
La maladie se manifeste par différents signes, qui peuvent ne pas être tous présents en même temps mais apparaitre au cours du temps. Ces signes sont :
- des douleurs inflammatoires de la colonne vertébrale (atteinte dite « axiale »). Les douleurs inflammatoires surviennent en fin de nuit, s’accompagnent d’une raideur du matin et s’améliorent habituellement avec le mouvement.
- des douleurs inflammatoires des membres (atteinte dite « périphérique »): touchant les grosses articulations (hanches, genoux le plus souvent) et/ou des tendons (tendon d'Achille le plus souvent),
- des manifestations inflammatoires qui ne touchent pas les articulations (dites extra-articulaires), mais certains organes, comme l’œil, le tube digestif ou la peau.
Les spondyloarthrites sont un groupe de maladies inflammatoires qui touchent principalement les enthèses.
Qu’est-ce qu’une enthèse ?
Fig. 1 Enthèse normale
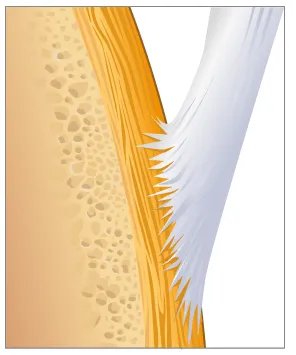
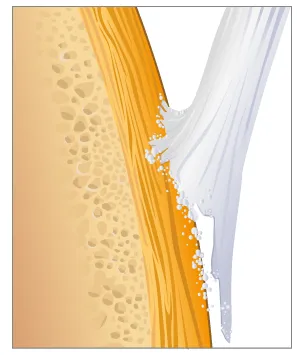
Fig. 2 Enthèse inflammatoire.
Les enthèses correspondent à la zone d’attachement sur l’os des ligaments, des tendons et de la capsule articulaire (figure 1). Les enthèses sont présentes tout le long de la colonne vertébrale et autour des articulations.
Lorsque l’enthèse est enflammée, il peut se former une réaction osseuse : une perte d’os (ou érosion) (figure 2) ou au contraire une construction osseuse. Ces constructions osseuses sont particulièrement visibles au niveau de la colonne vertébrale et entrainer une perte de mobilité ou «ankylose»
Quelles maladies correspondent aux spondyloarthrites ?
Les spondyloarthrites correspondent à un groupe de plusieurs maladies:
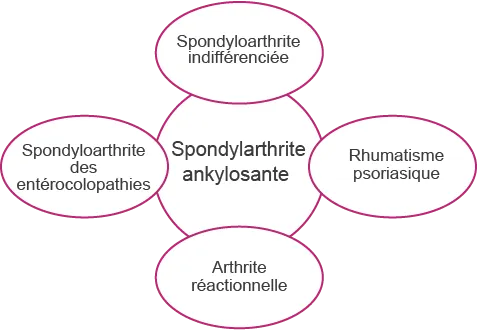
La spondylarthrite ankylosante qui touche surtout les articulations sacro-iliaques, la colonne vertébrale (spondylarthrite axiale) et parfois les articulations (spondylarthrite périphérique)
Le rhumatisme psoriasique comprenant une atteinte articulaire périphérique ou axiale et une inflammation de la peau (psoriasis)
Les spondyloarthrites associées aux entérocolopathies inflammatoires. Ce sont des manifestations inflammatoires articulaires, axiales ou périphériques, qui sont associées à une inflammation du tube digestif, les MICI : Maladies Inflammatoires Chroniques Intestinales.
Les MICI peuvent atteindre le colon (gros intestin) ou l'intestin grêle. Il s'agit, par exemple, de la maladie de Crohn ou la rectocolite hémorragique (RCH).
Les arthrites réactionnelles, de plus en plus rares actuellement, sont des manifestations inflammatoires articulaires (et parfois une atteinte des yeux comme une conjonctivite) qui apparaissent quelques semaines après une infection génitale ou digestive.
Qui est touché par les spondyloarthrites ?
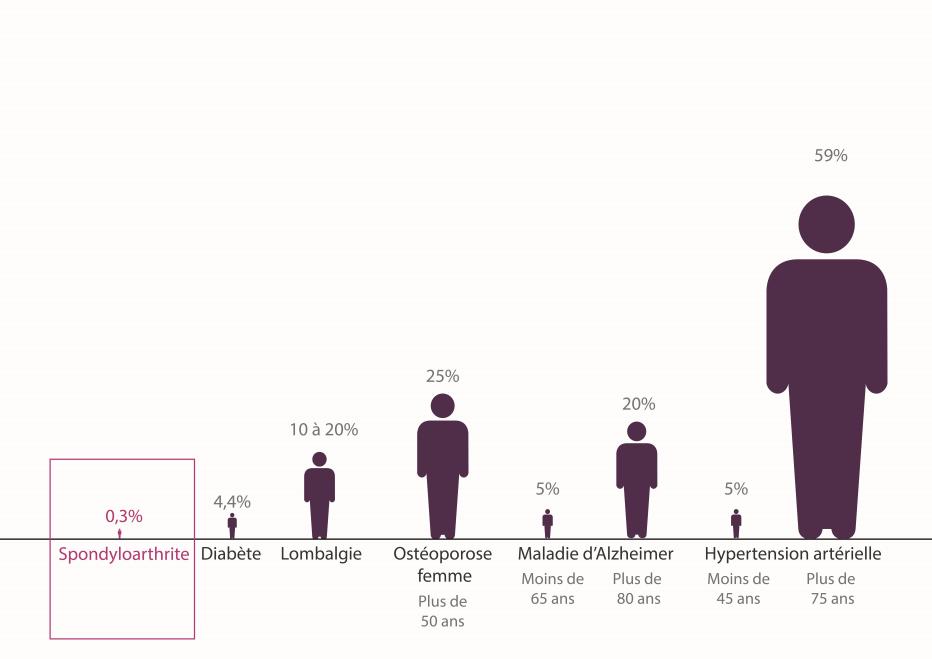
En France, la fréquence des spondyloarthrites est estimée à 0,3% de la population. Les hommes et les femmes sont touchés avec la même fréquence et plus d’une fois sur deux, la maladie débute entre 20 et 30 ans.
Quelles sont les causes des spondyloarthrites ?
Les spondyloarthrites sont des maladies dont l’origine exacte est encore inconnue. Plusieurs facteurs peuvent interagir à un moment donné pour que la maladie se révèle : des facteurs environnementaux, psychologiques, génétiques ou infectieux.
Il n'existe pas de facteurs déclenchants formellement identifiés. Toutefois, on connaît de mieux en mieux le rôle joué par certains agents infectieux et par certains marqueurs génétiques.
Des facteurs génétiques sont associés à la maladie. La maladie est plus fréquente dans la famille des sujets atteints. Un des gènes le plus connu est le HLA B27 (HLA pour Human Leucocyte Antigen), fréquemment retrouvé chez les patients atteints de spondyloarthrite, en particulier ceux ayant une spondylarthrite ankylosante.
Cependant être porteur du HLA B27 ne signifie pas avoir une spondylarthrite car ce gène est présent chez 7-8% de la population générale alors que la fréquence des spondyloarthrites est de 0,3%. A l’inverse, beaucoup de patients atteints de spondylarthrite n’ont pas le HLA B27.
Cela signifie que la recherche du HLA B27 n’est qu’un des éléments du diagnostic de spondyloarthrite. De plus, on ne recherche pas le HLA B27 chez une personne qui n’a pas de symptômes, même si certains membres de sa famille sont atteints car il n’est pas certain que la personne concernée va développer la maladie.
Le rôle de certains germes a été retrouvé dans le cas des arthrites réactionnelles (voir plus haut) qui surviennent, surtout chez les personnes porteuses du HLA B27, après une infection génitale ou digestive.
Ces infections sont dues à des bactéries particulières : Chlamydiae, Yersiniae, Salmonellae, Shigellae et Campylobacter. On pense que des morceaux de bactéries persistent dans le corps et déclenchent une réaction inflammatoire alors que la personne a guéri de l’infection.
Les patients atteints de spondyloarthrite et porteurs du gène HLA B27 peuvent aussi avoir des poussées après avoir été infectés par une de ces bactéries...
Le tabac pourrait jouer un rôle important dans le déclenchement des spondyloarthrites et les traitements sont moins efficaces chez les patients fumeurs.
Des facteurs psychologiques sont parfois retrouvés comme déclencheurs de la maladie ou des poussées. Ces facteurs peuvent être des événements marquants ou « stressants » physique ou psychique (deuil, séparation, accouchement, intervention chirurgicale, etc.)
Comment se manifestent les spondyloarthrites ?
Les spondyloarthrites se manifestent par des douleurs inflammatoires qui surviennent en fin de nuit, s’accompagnent d’une raideur du matin et s’améliorent habituellement avec le mouvement. Les douleurs évoluent par poussées inflammatoires avec des périodes de rémission de plus ou moins de longue durée, mais chez certains patients les douleurs ont un caractère chronique (voir plus loin).
Les manifestations peuvent toucher :
1. La colonne vertébrale ( rachis) , les articulations sacro-iliaques et parfois la paroi antérieure du thorax. (atteintes dites « axiales » car touchant l’ « axe » « du corps).
Fig. 1 Les articulations sacro-iliaques
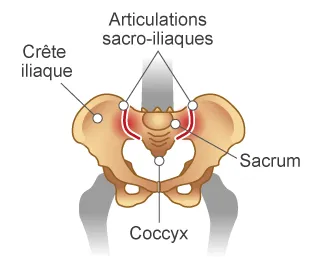
Les sacro-iliaques sont situées entre le sacrum et l’arrière du bassin. Elles souvent touchées en premier avec des douleurs au niveau des fesses qui ressemblent parfois à des sciatiques.
Au niveau de la colonne vertébrale les douleurs commencent souvent par les lombaires ou les dorsales mais peuvent aussi atteindre le cou. L’inflammation se situe au niveau des ligaments qui unissant les vertèbres entre elles ( les enthèses) et/ou des articulations entre les vertèbres
Fig. 2 Atteinte de la colonne vertébrale.
Fig. 3 Région antérieure du thorax
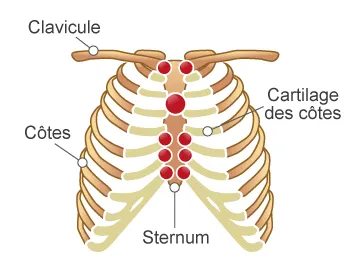
Les douleurs de la région antérieure du thorax touchent la partie antérieure des côtes et la région du sternum et des clavicules.
2. Les articulations et les enthèses des membres (atteintes dites « périphériques ») :
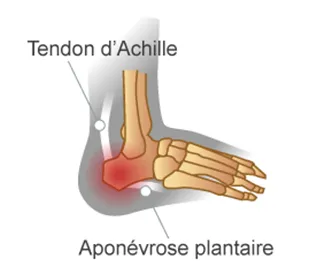
Elles touchent les grosses articulations (hanches, genoux le plus souvent) et/ou des tendons (tendon d'Achille le plus souvent)
Fig. 4 Atteinte du tendon d'Achille.
3. Certains organes en dehors de l’articulation (manifestions extra-articulaires).
L’uvéite est une inflammation de la partie antérieure de l'œil qui devient alors rouge et douloureux et la vision est parfois floue. C’est une urgence médicale qui nécessite un traitement rapide, car l'uvéite mal soignée peut-être responsable de cicatrices qui perturbent définitivement la vision
Le psoriasis cutané peut précéder la spondyloarthrite mais il peut aussi apparaitre en même temps ou après le rhumatisme.
Les atteintes intestinales inflammatoires ( ou MICI : maladie de Crohn, rectocolite hémorragique). Les manifestations digestives peuvent précéder le déclenchement de la spondyloarthrite, ou survenir après son apparition.
Elles se traduisent le plus souvent par des douleurs abdominales, des diarrhées ou des saignements digestifs qui justifient la réalisation d’examens complémentaires et l’avis du gastro-entérologue.
4. La fatigue
Elle peut être très importante et non soulagée par les traitements médicamenteux pourtant efficaces sur les douleurs. Elle peut être secondaire à la maladie, aux traitements, à des troubles du sommeil ou parfois à une autre pathologie à évaluer par le médecin.
L’évolution des spondyloarthrites
Les spondyloarthrites font parties des maladies chroniques. Selon les personnes, les spondyloarthrites évoluent de manière très variable et souvent sur de nombreuses années.
- Les 2/3 des spondyloarthrites évoluent de façon intermittente avec des poussées douloureuses. Ces crises sont entrecoupées de périodes de rémission.
- Plus rarement, les poussées douloureuses évoluent vers une ankylose et/ou des lésions articulaires. Ces formes évoluent habituellement de façon très lente, sur plusieurs décennies, mais dans certains cas rares l’ankylose évolue plus rapidement. Il est donc important de bien surveiller les patients et de prescrire les traitements efficaces en fonction du cas de chacun.
Quelles maladies correspondent aux spondyloarthrites ?
L’ankylose est liée à des ossifications entre les vertèbres consécutives à l’inflammation des enthèses. C’est une complication tardive ayant pour conséquence une perte de mobilité de la colonne vertébrale. Ces ossifications peuvent beaucoup plus rarement toucher la paroi antérieure du thorax et causer alors une gêne respiratoire.
Même si les deux termes semblent équivalents dans le langage courant, l’ankylose au sens médical du terme signifie un état permanent de raideur et de perte de mobilité. La raideur seule n’est pas forcement permanente : elle peut être causée par une poussée inflammatoire et régresser grâce à des traitements appropriés.
Il est important de détecter les premier signes de raideur par l’examen clinique en recherchant une attitude penchée en avant de la colonne vertébrale.
Les articulations des membres peuvent dans certaines formes de spondyloarthrite, s’abimer lorsqu’une inflammation persiste à ce niveau. C’est surtout l’articulation des hanches qui est concernée.
Une ostéoporose peut survenir au cours de la spondyloarthrite
Comment diagnostiquer une spondyloarthrite ?
Une spondyloarthrite est suspectée devant des douleurs inflammatoires de la colonne vertébrale ou des membres. Le diagnostic est posé devant une association de manifestations cliniques, et/ou la présence d’un terrain génétique particulier (gène HLA B 27) et/ou la mise en évidence d’une inflammation des articulations sacro-iliaques sur l’imagerie.
L’existence de cas de spondyloarthite dans la famille oriente aussi le diagnostic de même que des cas de maladies inflammatoires de l’intestin (MICI) ou du psoriasis dans les antécédents personnels ou familiaux du patient.
L’imagerie des sacro-iliaques
L’atteinte des sacro-iliaques étant la plus précoce et la plus fréquente, l’imagerie des sacro-liaques est réalisée dès qu’une spondyloarthrite est suspectée.
Cependant au début de la maladie, les radiographies du bassin et des sacro-iliaques montrent rarement des anomalies. Celles-ci sont en effet tardives apparaissant plusieurs années après le début des symptômes et certains patients n’auront pas d’anomalies radiologiques alors même qu’ils ont une spondyloarthrite.
C’est pourquoi le diagnostic est maintenant réalisé sur l’IRM qui permet de montrer l’inflammation de façon précoce. Dans certains cas, un scanner des sacro-iliaques est aussi réalisé.
Imagerie du rachis
Le plus souvent, les atteintes de la colonne vertébrale apparaissent après l’atteinte des articulations sacro-iliaques. Sur les radiographies, on recherche des ossifications entre les vertèbres témoignant de l’ankylose. Ces anomalies sont tardives et certains patients n’auront pas d’anomalies radiologiques alors même qu’ils ont une spondyloarthrite.
Comme pour les sacro-iliaques, l’IRM permet de montrer l’inflammation de façon précoce et à l’intérêt de pouvoir être répétée si nécessaire car IRM n’expose pas aux irradiations comme c’est le cas des radiographies.
L’IRM peut par exemple montrer une amélioration de l’inflammation sous traitement. L’échographie et l’IRM ont un intérêt pour diagnostiquer des atteintes des articulations périphériques, lorsque la radiographie est normale et pour voir l’inflammation des enthèses.
Comment se traite aujourd’hui la spondyloarthrite ?
La prise en charge de la spondyloarthrite doit être pluridisciplinaire, précoce et adaptée à l’inflammation. Elle a pour objectif de stopper la douleur, l’évolution de la maladie et d’empêcher l’apparition de l’ankylose.
Le rhumatologue est très important pour la stratégie thérapeutique, en lien avec le médecin traitant et les autres professionnels concernés tels que le kinésithérapeute et parfois le gastro-entérologue ou l’ophtalmologiste.
Nous disposons de :
- Traitements symptomatiques de la douleur et de l’inflammation ,
- Traitements de fond pour stabiliser la maladie
- Traitements locaux pour traiter une articulation douloureuse,
- Traitements non médicamenteux : réadaptation fonctionnelle/kinésithérapie personnalisée, auto-exercices, activité physique, soutien psychologique, aide sociale et professionnelle, éducation thérapeutique des patients (ETP).
Stratégie thérapeutique devant une spondyloarthrite

Les anti-inflammatoires non stéroidiens (AINS) et des traitements de fond
Dans les formes axiales, on propose en premier les AINS. Ils sont efficaces sur l’inflammation et constitue un vrai traitement de la maladie et non pas seulement des calmants. La prise intermittente lors des poussées douloureuses est le plus souvent suffisante mais dans certains cas la douleur oblige à une prise d’AINS en continu. Les effets indésirables principaux des AINS sont le risque d’ulcère gastrique, le risque d’hypertension artérielle ou d’insuffisance rénale.
Les traitements de fond
Dans la spondyloarthrite axiale, lorsque les AINS ne sont pas assez efficaces, lorsqu’ils sont mal tolérés ou contre-indiqués un traitement par biothérapie (biomédicament) ou par Jak-inhibiteur est proposé, sous la direction du rhumatologue ou lors d’un avis auprès d’une équipe hospitalière.
Dans les formes périphériques, les AINS restent efficaces sur la douleur inflammatoire mais lorsqu’il y a des gonflements, l’utilisation de traitements de fond est souvent nécessaire. Les traitements de fond utilisés dans les formes périphériques avec des arthrites sont le méthotrexate, la sulfasalazine et le léflunomide. Ces traitements de fond chimiques sont alors à prendre en continu. Si l’efficacité de ces traitements de fond chimiques est insuffisante ou si ces traitements sont contre-indiqués ou mal tolérés, les biothérapies (biomédicaments) ou les Jak-inhibiteurs peuvent être proposés, là encore sous la direction du rhumatologue ou lors d’un avis auprès d’une équipe hospitalière.
Selon les symptômes des patients plusieurs types de biothérapies peuvent être prescrits (Anti-TNF alpha, anti Il17, anti Il23, anti Il 12/23) de même que plusieurs types de Jak-inhibiteurs (Tofacitinib, Upadacitinib).
Tous les traitements de fond présentent de possibles effets indésirables qu’il faut connaître et surveiller, en particulier par une surveillance biologique. Les corticoïdes ne sont pas efficaces sur les symptômes des spondylarthrites axiales. Il peuvent être utiles en cas de spondyloarthite périphérique. Dans ce cas, au vu de leurs effets indésirables, la dose est la plus courte et la plus faible possible.
Les infiltrations de cortisone sont des gestes locaux qui peuvent compléter le traitement en cas de persistance de gonflement dans une articulation. Les corticoïdes en application locale sont parfois utiles pour traiter certaines manifestations extra-articulaires comme le psoriasis cutané.
Les traitements non médicamenteux
- La rééducation/kinésithérapie est très importante dans la spondyloarthrite, particulièrement dans la spondyloarthrite axiale. Elle permet de conserver ou d’améliorer la mobilité et la force, de prévenir ou de réduire la raideur. Le kinésithérapeute est chargé d’apprendre aux patients une auto-gymnastique à réaliser régulièrement à la maison.
- L’activité physique régulière est importante pour éviter l’enraidissement et garder une bonne forme physique. Elle prévient aussi des complications cardiovasculaires.
- L’éducation thérapeutique est importante dans cette maladie inflammatoire. Les programmes d’éducation thérapeutique permettent de mieux comprendre les mécanismes de la maladie, la place des traitements médicamenteux et non médicamenteux. Elle donne la possibilité aux patients de vivre une vie personnelle et sociale active avec leur maladie chronique et d’être plus autonomes. Les associations de patients proposent aussi des conseils et du soutien.
- Cures thermales : elles peuvent être utiles, à distance d’une poussée inflammatoire. Elles ne remplacent pas l’activité physique régulière.
- Le soutien psychologique est parfois nécessaire car la maladie chronique peut s’accompagner d’anxiété, de stress voire de dépression.
- Une adaptation de poste de travail peut s’avérer utile pour garder une vie professionnelle satisfaisante.